En el puerperio inmediato, la madre mantendrá el contacto con su ginecólogo y con la matrona, quien favorecerá el contacto piel con piel y el inicio precoz de la lactancia materna, siguiendo la dinámica que se inició en el paritorio al colocar al recién nacido sobre la madre nada más nacer. Durante el tiempo que permanezca ingresada, la matrona la visitará para resolver todas sus dudas y problemas, tarea de la que también participará el personal de Enfermería de la planta.
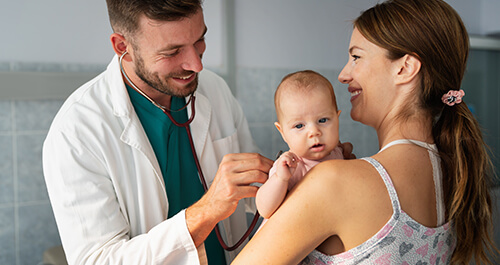
La lactancia natural. Las primeras horas.
Es importante que cada mujer elija cómo desea alimentar a su bebé y esa elección se debe hacer con la mayor información posible.
Es importante que entendamos que si una mujer decide no dar pecho, siempre tendrá razones para ello, por lo que no se la debe culpabilizar. En estos casos la leche artificial (recomendada por el pediatra) va a cubrir las necesidades del recién nacido.
La leche materna es el alimento más natural para el bebé, es el “patrón de Oro”. Según este principio, la Organización Mundial de la Salud (OMS) y la Asociación Española de Pediatría (AEP) recomiendan una lactancia materna exclusiva durante los seis primeros meses de vida y de manera complementaria hasta los dos años o más.
Desde la primera succión, con la salida de la primera leche (calostro u “oro líquido”) que es amarillenta, viscosa y espesa, la leche se va modificando a medida que el bebé va creciendo, de forma que se adapta a todas sus necesidades, tanto nutricionales como inmunológicas. El bebé no va a necesitar nada más, ni siquiera agua o suero.
Esa leche de las primeras horas es rica en anticuerpos (es la “primera vacuna”), factores de crecimiento y ayuda a que expulse las primeras heces (meconio), de aspecto oscuro y pegajoso.
Esta leche de inicio (calostro) se produce en cantidad reducida, adaptándose al tamaño del estómago del recién nacido; así, a medida que pasan los días, la leche varía tanto en cantidad como en composición, aumentando las grasas y los azúcares.
Es importante que sepamos que durante todo el periodo de lactancia la leche cambia incluso a lo largo de una misma toma, para hacer más fácil el inicio de la misma. Así, al principio es desnatada y, a medida que va a progresando la toma, se va espesando hasta convertirse en nata. Por esto es tan importante dejar que los bebes terminen sin retirarlos, ni limitar su tiempo. Hay que ofrecerle a cada bebé su tiempo.
Recomendaciones para una lactancia materna eficaz
Sin lugar a dudas, la lactancia materna es el mejor alimento que se puede ofrecer al recién nacido. Es una decisión que debe tomar cada madre de manera individual, pero actualmente las contraindicaciones son mínimas.Por eso, es nuestro deber como profesionales sanitarios asesorar y dar la información oportuna a las mujeres. Asimismo, el principal fracaso de la lactancia materna no es la insuficiencia de leche o hipogalactia, sino una técnica ineficaz, en concreto por malas posturas, prisas, horarios y falta de estimulación.

Son muchos los beneficios que aporta y, entre estos, destacan:
- Proporciona toda la energíay los nutrientes que necesita el recién nacido de forma exclusiva hasta los seis meses y complementaria hasta incluso los dos años de vida
- Mejora el desarrollo sensorial y cognitivodel niño
- Aporta al bebé parte de la inmunidadde la madre, contribuyendo a su maduración gastrointestinal, mejorando su inmunidad general y previniendo numerosas enfermedades infecciosas propias de la infancia
- Reduce la posibilidad de que la madre desarrolle cáncer de mama u ovario
- Establece unvínculo mayor entre madre e hijo
- Su coste económicodista mucho de las fórmulas artificiales
Para conseguir una lactancia materna eficaz, es recomendable seguir las siguientes pautas:
- Elegir un lugar adecuado,en el que la madre se encuentre cómoda, tranquila y que no le moleste el entorno.
- Buscar una postura apropiada: espalda recta, pies apoyados en el suelo y, si es posible, una almohada o un cojín para reposar el brazo.
- Estimular el pechocon masajes circulares o calor para facilitar la salida de la leche por los conductos galactóforos.
- Coger al bebé de forma que su espalda y su cabeza estén alineados para facilitarle la succión-deglución.
- Comprobar que el recién nacido abre bien la boca(como si fuera un pez) y puede abarcar todo el pezón y lo máximo posible de areola.
- No tener prisa, pues cada niño necesita su tiempo para alimentarse.
- La lactancia materna no entiende de horarios, hay que ofrecerla a demanda, tanto de día como de noche. Si permanece muchas horas dormido, es recomendable despertarle cada tres horas, pues no solo tiene que alimentarse, sino también hidratarse (el 90% del contenido de la leche es agua).
- En todas las tomas se le deben ofrecer los dos pechos; comogeneralmente del segundo toman menos, en la toma siguiente se debe comenzar por este.
- Si tiene mucha leche y su bebé ya no quiere más, se recomienda a la madre extraerla con el sacaleches.Se puede guardar en el frigorífico durante 24 horas y en el congelador hasta seis meses.
- Y, por supuesto disfrutar de cada segundo de lactancia, porque son momentos únicos e irrepetibles que solo tienen el privilegio de experimentar las mujeres que son madres.
- En todas las tomas se le debe ofrecer los 2 pechos, generalmente del segundo toman menos, por eso en la toma siguiente se debe comenzar por éste.
- Si tiene mucha leche y su bebé ya no quiere más, se recomienda extraerla con el sacaleches. Se puede guardar en el frigorífico durante 24 horas y en el congelador hasta 6 meses.
- Y por supuesto, no olvide disfrutar de cada segundo de lactancia, porque son momentos únicos e irrepetibles que sólo tienen el privilegio de experimentar las mujeres que son madres.
Beneficios de la lactancia natural
La lactancia natural aporta beneficios a muchos niveles:
Para la madre:
- Se recupera antes del embarazo y del parto
- Pierde la grasa acumulada durante el embarazo
- Disminuye el riesgo de padecer cáncer de mama y ovario
- Consigue un gran bienestar emocional
Para el bebé:
- Cubre las necesidades nutricionales del bebe
- Le protege de infecciones y alergias
- Es más digerible
- Previene posibles problemas dentales
- Predispone a buenos hábitos alimentarios en el futuro
- Previene contra obesidad, hipertensión, diabetes, arteriosclerosis…
- Facilita el vínculo afectivo madre-hijo
Para la familia:
- Ahorra un gran coste económico
- Garantiza una mayor comodidad, ya que no se acaba
Para la sociedad:
- Permite conservar los recursos naturales
- Ahorra en recursos sanitarios, ya que los alimentados con leche materna enferman menos y, cuando lo hacen, se recuperan antes
¿Todas las mujeres pueden dar el pecho?
El cuerpo de la mujer se ha preparado durante la gestación para amamantar al bebé. Se produce leche desde el principio del tercer trimestre de embarazo, aunque la madre no lo perciba; así pues, en principio, cualquier mujer puede amamantar a su recién nacido.
No obstante, es posible que se presenten situaciones que dificulten dar el pecho o lo desaconsejen, como algunas infecciones o patologías cuya medicación sea incompatible con la lactancia materna. Cada caso es individual y debe ser tratado como tal por nuestro profesional de salud.
Las principales dificultades que se pueden presentar a la hora de amamantar son:
Dificultades del bebé:
- Problemas a la hora de succionar
- Defectos congénitos (frenillo, labio leporino o paladar hendido)
- Nacimiento prematuro
- Bajo peso al nacer
Situaciones en la madre que obstaculicen la lactancia materna:
- Producción de leche escasa, por exigua estimulación del pecho
- Infección en el pecho y/o inflamación
- Cáncer de mama o de otro tipo
- Cirugía previa
Casi la totalidad de estas situaciones pueden ser subsanadas. Para ello es necesario una actitud positiva y muchas ganas de amamantar por parte de la madre, un entorno familiar que apoye esa decisión y un profesional especializado que pueda guiar y aconsejar correctamente.
¿Cuál es la mejor forma de dar el pecho a mi bebé?
Los bebés nacen sabiendo encontrar el pecho y succionar, aunque el acto de amamantar se debe aprender. Para eso es preciso tener paciencia, calma y mucha práctica.
Para iniciar la lactancia con buen pie, recomendamos:
- Poner el bebé al pecho cuanto antes; si es posible, en su primera hora de vida.
- El pecho se ofrecea demanda, es decir, cuando lo pida sin dejar que llegue a llorar. Debemos estar atentos a sus momentos de actividad.
- Al día se le debe ofrecer el pecho un mínimo de ocho veces, siendo más habitual entre 10 y 12.
- Evitar el uso de tetinas (chupetes, biberones), pues que fomentan la confusión del bebe a la hora de mamar.
Para que todo salga bien, madre y bebé deben sentirse cómodos. La lactancia materna se debe realizar en un ambiente tranquilo, sin ruidos molestos ni distracciones.
Existen múltiples posturas para amamantar. Cada mujer debe encontrar aquella con la que más cómoda se encuentre:
– Sentada con el bebé apoyado en el antebrazo, en posición de cuna;
– Tumbada de lado es más sencillo para las primeras veces que se amamanta.
Para las primeras tomas, es más favorecedor que el bebé no lleve ropa o, como mucho, un pañal y que su piel esté en contacto directamente con la de su madre.
Debemos tener en cuenta que toda postura se puede y se debe adaptar a la comodidad de la madre.
Cuando llegue el momento de colocar al bebé, se recomienda seguir unas sencillas reglas básicas:
-
- La mama debe estar en una postura cómoda, ya que las tomas pueden ser largas.
- Se debe ofrecer el pecho a demanday durante el tiempo que el niño precise. La mamá sabrá que ha terminado la toma cuando suelte el pezón de manera espontánea.
- La boca del bebé debe estar muy abierta, con el labio inferior evertido y la nariz bien pegada al pecho.
- El niño debe estar colocado en una posición también cómoda; conla oreja, el hombro y la cadera en línea recta.
¿Cómo sé si la lactancia está siendo correcta?
El miedo de las madres que amamantan a sus hijos suele ser si lo están haciendo bien y si el bebé está recibiendo leche suficiente.
Se sabe que la postura del bebe es correcta cuando:
- La madre no siente dolor ni pellizcos
- El bebé no gira la cabeza
- La barbilla del niño toca el pecho
- No se ve la areola o solo se visualiza una pequeña parte, principalmente por encima del labio del bebé.
- Se oye o se ve cómo el bebé traga la leche
En cuanto a la cantidad de leche que tiene que recibir un niño, ésta depende de las características del bebé y de su edad, ya que no todos los recién nacidos comen lo mismo y la ingesta se incrementa a medida que crecen.
TODOS los bebés saben qué cantidad de leche necesitan y generalmente las madres producen la cantidad adecuada para ellos.
Para confirmar que se está alimentando correctamente, se pueden vigilar los siguientes puntos:
- El bebé va aumentando correctamente de peso
- La primera deposición se produce a las ocho horas del nacimiento y es de color negra, espesa y alquitranada (meconio)
- A partir del cuarto día, el número de pañales mojados es de seis o más y realiza como mínimo una deposición al día
- Se le nota satisfecho tras la toma, se queda relajado
- Su orina es de color amarillo claro o transparente
- El bebé alterna periodos de sueño y de vigilia
Grietas, ¿qué son? ¿Cómo evitarlas?
Las grietas son heridas que aparecen en el pezón. El 90% son producidas por una mala postura o un mal agarre al amamantar; el otro 10% puede ser originado por frenillos o, incluso, el uso de extractores.
En el caso de que se produzcan, se debe mantener una correcta higiene de la zona lesionada, con ducha diaria. Generalmente, no es necesaria la aplicación de cremas o desinfectantes, salvo que un profesional los recomiende por la gravedad de la lesión.
La cicatrización de la herida se irá produciendo lentamente, en cuanto se solucione la causa.
A pesar de la herida, se puede amamantar sin dolor en el momento en que se consiga una correcta posición de amamantamiento y un adecuado agarre del pecho. Esto requiere un aprendizaje, pero, si se produce una lesión, puede ser interesante que un profesional de lactancia revise una toma y valore las posibles soluciones.
Mastitis, ¿qué es?, ¿cómo podría evitarla?
En ocasiones, la mama se inflama durante la lactancia. Se trata de una situación molesta y dolorosa para la madre, pero que no afecta a la leche, por lo que no es un motivo para dejar de amamantar.
Esta inflamación puede deberse a diferentes circunstancias:
- Una congestión de la mama por estasis u obstrucción
- Una infección bacteriana
La obstrucción se produce cuando la leche no se extrae de manera correcta, la producción es elevada y las tomas todavía no están bien reguladas o establecidas; pero también se da en madres con sobreproducción de leche o en aquellas que amamantan a gemelos o mellizos. Esta situación, si no se corrige, puede derivar en infección.
- La obstrucción de leche es frecuente que se produzca solo en una de las dos mamas.
- El pecho se pone duro, sobrecargado, caliente, con zonas enrojecidas y sensibilidad, provocando malestar, mucho dolor, escalofríos y, en ocasiones, fiebre que cede a las 24 horas.
Para resolverlo, lo más aconsejable es:
- Colocar al bebe al pecho frecuentemente y, mientras el niño mama, masajear el pecho con movimientos circulareshacia el pezón para estimular la salida de la leche.
- Es necesario ofrecer ambos pechos, no solo aquel en el que se ha producido la obstrucción
- Se puede aplicar calor húmedo para facilitar la extracciónde leche antes de la toma
- Se puede poner frío en la zona para calmar el dolor, tras acabarla.
Por otro lado, la infección se produce por el acceso de bacterias al interior de la mama a través de una fisura o una grieta en la piel, por lo que resulta importante una buena higiene, sobre todo si existen lesiones..
Los síntomas son similares a los de la obstrucción:
- Bultos en las mamas
- Dolor
- Picazón
- Fiebre
- Agrandamiento del pecho por un lado e hinchazón
El médico determinará si se trata de una infección y el tratamiento a seguir.
En todo caso, es posible seguir dando el pecho, ya que la leche no es, en ningún caso, perjudicial para el bebé.
Cuidado de la episotomía
Nuestro personal de Enfermería dará las indicaciones para el cuidado de la episotomía, en caso de que esta haya sido necesaria. Como norma general, se recomienda lavar la herida con agua de sal (agua hervida con una cucharada de sal cada 2 litros) o suero fisiológico. Secarla con toalla limpia, compresa estéril o secador de pelo y cambiar con frecuencia la compresa para mantener la zona seca.
Precauciones tras una cesárea
Nuestro personal de Enfermería dará las indicaciones para el cuidado de la sutura en el caso de que se le haya practicado una cesárea. El lavado debe hacerse con agua y jabón durante la ducha, para posteriormente proceder al aclarado y al secado. Mantener la herida sin cubrir. También se puede aplicar un antiséptico a base de yodo, tipo Betadine, y cubrir con un apósito estéril.
Faja postparto
Es opcional y no se debe utilizar por tiempo prolongado (menos de 20 días). Se puede utilizar en parto o cesárea desde el inicio de la movilización.
Horarios de visitas
Es importante que las personas que vengan a visitar a la madre tengan presente que acaba de dar a luz y que permanece ingresada, pues tanto ella como su bebé necesitan de atención y cuidados. Por ello recomendamos que en la habitación no haya más de dos visitas a las vez, que no se extiendan más allá de media hora y moderen el tono de la conversación para favorecer el descanso y que no se alteren demasiado los ritmos del recién nacido. Recuerden que esto es un hospital y, en la medida de lo posible, no conviene traer a niños pequeños.
Inscripción del recién nacido en el Registro Civil
Información sobre comunicación de nacimientos al Registro Civil desde centros sanitarios
El Hospital Nuestra Señora del Rosario les da la enhorabuena por el nacimiento de su hijo/a, y espera que su estancia en el centro sea lo más confortable posible.
Mediante este documento le ofrecemos la posibilidad, si está interesado, de gestionar desde el hospital la inscripción del nacimiento de su bebé en el Registro Civil.
El trámite que puede realizar desde aquí es únicamente la solicitud de la inscripción en el Registro Civil. Con posterioridad, recibirá el certificado literal de nacimiento por correo ordinario o en formato electrónico, no siendo necesaria ninguna anotación en el Libro de Familia.
Circunstancias en las que se puede solicitar
- En el caso de hijos/as nacidos/as en España dentro del matrimonio, siendo español alguno de los progenitores.
- En el caso de hijos/as nacidos/as fuera del matrimonio, si se establece filiación solo con la madre o si el padre biológico está presente y ambos firman la solicitud.
- En el caso de hijos/as nacidos/as en España dentro del matrimonio de progenitores extranjeros de la misma nacionalidad.
- En todo caso, el Registro Civil tiene la potestad de requerir a los padres información adicional o que acudan en persona a cumplimentar la solicitud.
Cómo y dónde
En horario de 17.00 a 19.00 horas, de lunes a viernes laborables, en el despacho de Admisión-Ingresos, ubicado en la entrada principal del hospital. En caso de ser de su interés la tramitación de la inscripción, deberá pedir cita previa en la recepción principal.
Plazo de tramitación
Solo puede efectuarse a partir de las 24 horas del nacimiento y hasta 72 horas después del mismo. Fuera de este plazo no es posible llevar a cabo el trámite en el hospital y síen el Registro Civil de Madrid (C/ Pradillo, 66) o en la sede del Registro Civil de su domicilio habitual.
Documentación que hay que aportar
Originales de los siguientes documentos:
- Certificado médico de nacimiento que proporciona el hospital
- DNI, NIE o pasaporte de ambos progenitores, y del solicitante si no es ninguno de ellos
- En el caso de hijos no matrimoniales que se quieran inscribir a nombre de los dos progenitores, deberán acudir ambos a la realización del trámite
- En el caso de hijos matrimoniales, si el trámite lo realiza un único progenitor, se deberá aportar el Libro de Familia o el Certificado de Matrimonio
- La documentación original que nos ha aportado

